1. 肝臟解剖
2. 肝臟腫瘤
- 惡性
- M>F
- HCC
- 台灣男生最常見的癌症(女:子宮頸癌),好發於中年男性(45~55yrs),且有增加的趨勢
- 台灣風險因子:B肝(90%有)、C肝(比B肝容易導致癌症)、黃麴毒素、肝硬化(病毒>酒精,硬化20%變HCC,HCC中70%有肝硬化)、血鐵沉積症、家族史、肝醣儲積症、Wilson's disease、adenoma、肝吸蟲感染(more often -->cholangiocarcinoma)、血型B
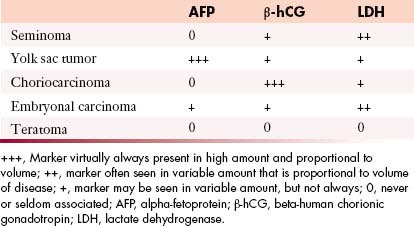
- 檢查:U/C, AFP(正常<20, >200則高危險,DDx: pregnancy, hepatitis, cirrhosis, germ cell tumor,腫瘤<5cm時有2/3人會AFP高,晚期則高達85%會增高)
- 確診:CT+/- biopsy(if not resectable),可切除率大概20~40%
- 切除對象:margin可留1cm,切除後reserve要夠(?),肝功能沒有太差,沒有分散或大血管侵犯
- 移植對象:unresectable(Child B/C),<5cm,小於3個,無轉移或重要血管侵犯
- PEI(酒精, 2~3cm↓, x3↓):
- TACE(不可溶embolism, chemo如doxorubicin, mitomycin, cisplatin, 載體lipiodol)
- 一般肝細胞3/4 portal vein, 1/4 靠hepatic artery,相對腫瘤細胞幾乎靠hepatic artery
- TACE最適合:中央>周邊
- TACE後的症狀:2wks內發燒、疼痛、食慾下降
- TACE禁忌症:Child C、portal vein thrombosis
- 不良預後因子:>10cm、侵犯到重要血管、AFP>2000、cirrhosis(Child B/C以上、淋巴侵犯、margin<1 cm、浸潤性、多顆、沒有capsule
- adenocarcinoma(generally 70~90% with cirrhosis)
- nodular:小顆、多顆
- massive:大顆、單一
- diffuse(infiltrating)
- fibrolamellar:=fibrous capsule+ septum, well defined
25yrs, F:M=1:1, good prognosis, 50%可切除
only 5% cirrhosis, 5% AFP↑, 5% 有B肝 - 良性
- F>M
- 常見(依發生率遞減)
- hemangioma
- focal nodular hyperplasia: 與口服避孕藥有關
- adenoma: 好發於年輕(20~50yrs)女生,屬於pre-malignancy,1/3會出血,一旦發現應切除,與口服避孕藥最有關
- 細菌型(80%):細菌從膽道、肝門靜脈來
- 阿米巴型(20%):症狀大多是肝腫大、腹痛,較容易黃疸,較不會發燒、白血球升高(seg%不高)
- 診斷工具:U/S, CT, IHA, EIA
- 治療:antibiotics注射+口服一個月, drainage(細菌,單一病灶,離血管遠,比較周邊,沒有其他OP問題要一併處理)
- GB結石
- cholesterol:4F (progesterone-->促使膽固醇從膽汁排出)
- pigment
- 黑色素-->溶血、indirect bilirubiin高
- 棕色素-->膽道感染有關-->glucuronidase↑--> direct bilirubin分解成insoluble
- mixed
- 沒有症狀--> 將來每年1~2%會變成有症狀,通常因為超音波檢查而發現,必須開刀的indication包括porcelain GB(25%癌化)、糖尿病患者(考慮)、超過2~3cm的石頭、小朋友、剖腹順便拿等等,若病人有人工血管、病況不穩定、需大刀口則不建議
- 有症狀(biliary colic)--> 建議LC,除了5%的人(有腹膜炎、膽管炎、有bleeding tendency)
- 有阻塞、感染(急性膽囊炎),症狀持續較長,但不易膽囊腫大(cp. 癌症的Courvoisier's sign)-->手術
- intrahepatic stone: left>right
- Calot's triangle: liver bed、CHD和CD之間,裡面有cystic artery
- intraoperative cholangiogram: routine or when choledocholithiasis, Hx of jaundice or pancreatitis, dilated bile ducts with small stones, elevated liver enzyme, failure to find proper anatomy during operation
- Tc99m functional test(準確率最高): 從liver注射,4hr看膽囊是否顯影(+則無阻塞)
- 治療:NPO+ IV+ 抗生素(E. coli>KP>enterococcus> B. fragalis)+ LC(2~3天內或6~8周後透過T tube+膽道鏡拿掉石頭),若發燒、WBC>15000、非結石類則盡早開刀為妙。
- operation details: reverse trendelenburg position, clean contaminated wound with infection rate of 5%, may insert T tube
- CBD explore + T tube
- indication包括術前有CBD stone顯影、術中摸到CBD有石頭、CBD>10cm、膽囊中有很多小石頭、有黃疸/膽管炎歷史、合併胰臟炎
- Post-op D10: T tube cholangioraphy看還有沒有石頭/滲漏,OK則D14拔除T-tube
- complications(早開刀complication相同或提高,改善的是死亡率)
- 傷到biliary tract(0.6% compared with open method 0.2%)
- 還是得轉換成open刀: 10% if acute cholangitis, 5% if symptomatic GB stone
- Gall stone ileus
- Post operative CBD stone
- 2年以內:retained stone
- 2年以後:recurrent stone
- 產氣性膽囊炎
- M>F,好發於糖尿病患者,易進展至sepsis
- 病菌:C. perfringens with other mixed infections
- 處理:盡快手術
- 無結石膽囊炎(5%)
- 成因:bile stasis+ local ischemia under stress
- 死亡率:40%,預後差
- 處理:緊急開刀
- CBD stone
- 無症狀仍需開刀,有cholangitis則必須給抗生素後等6~8wks再開 or PTCD or ERCP先做 or choledochotomy+T-tube減壓
- Charcot's triad (RUQ pain+fever+jaundice)
- Reynold's pentad (Charcot's + hypotension/shock+ confusion)
- CBD pressure
- normal: 7~14 cm H2O
- obstructed: >=20 cm H2O,可造成cholangiovenous reflux-->sepsis
- 開刀法
- LC or open +CBD explore+T tube
- ERCP
- intrahepatic(6%)-->切肝
- hilar(Klatskin, 67%)-->切除 CHD, caudate lobe, reconstruction(Y loop)
- CBD(27%)--> Whipple
- 診斷工具:U/S, CT, ERCP and PTC
- 預後:不佳
6. 膽囊癌(腺癌,好發於70yrs, F>M,和結石有關)
- 1/3 found during cholecystectomy
- 若有症狀,多為RUQ pain+ jaundice+ weight loss,診斷靠U/S, CT
- 發現時
- 25% stage I(T1~T2N0M0)--> cholecystectomy
- 35% stage II(T3N0M0, T1~T3N1M0)-III(T4N0~N1)--> extended OP(liver resection esp. lobe 4 or 5, LN dissection)
- 40% stage IV(M1)--> palliative
- TMN
- T1a mucosa
- T1b muscle
- T2 perimuscular tissue
- T3 serosa, other nearby organx1
- T4 multiple nearby organs